今回は前回の続き(股関節の付け根が痛い。③ 股関節唇損傷の原因って??)で
股関節インピンジメント(FAI)
についてもう少し詳しく解説していきます。
FAIと股関節唇損傷の関係性
前回の記事でFAIの骨の形状について説明し
股関節インピンジメントは骨の形から生じると
説明しましたがここで重要なことがあります。
それは
FAI所見がある≠関節唇損傷がある
です!!
すなわち
骨の形態異常があるからといって全員が股関節唇を痛めるわけではない
ということです!!
関節唇損傷を考える際には
・MRI
・関節内に造影剤を入れてレントゲン
・anterior・posterior hip impingement test
を行い診断していきます。
anterior hip impingement testとは以下の図のテストです。
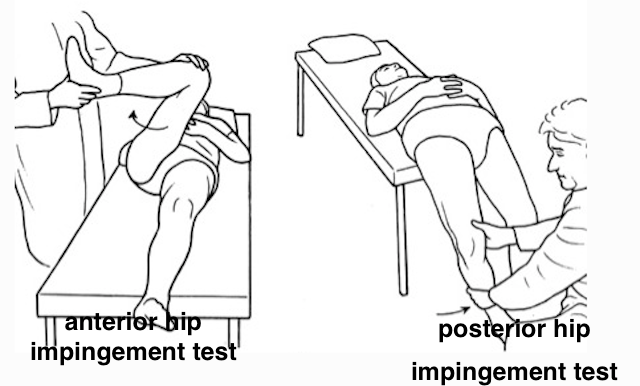
anteriorは前
posteriorが後ろ
という意味なので、前方と後方の関節唇に
ストレスをかけて痛みが出るかを見る検査です。
anterior impingement testは
股関節を屈曲・内転・内旋に動かします。
これはいわゆる内股の方向に動かします。
posterior impingement testは股関節を最大伸展での外旋に動かします。
そしてこの中でanterior impingement testですが、
股関節鏡を行って関節唇損傷があった66患者のうち
anterior impingement testで95%が陽性だったと報告しています。
(参考:Clinical Presentation of Patients with Tears of the Acetabular Labrum R. STEPHEN J. BURNETT, MD, FRCS(C),,AND JOHN C. CLOHISY, MD Barnes-Jewish hospital washington University school of Medicine,St.Louis,Missouri J Bone Joint Surg Am.2006;88:1448-1457
なのでこのテストで陽性(痛みが出る)だと関節唇損傷を疑うことができます。
ここでanterior impingement testの
重要性がわかったかと思いますが
最初に説明した
FAI所見がある≠関節唇損傷がある
の理由を説明します。
過去の研究で
鼠径部痛を訴えた患者のレントゲン画像で
94%にFAI所見を認めたが、Anterior impingement testは13%にしか陽性にならなかった
と報告しています。
(参考:Prevalence of radiological signs of femorocetabular impingement patients presenting with pong standing adductorrelaed groin pain.A Weir,R J de Vos,M Moen,P Holmich,JL Tol,Br J Sports Med published online July 20,2009)
つまり、レントゲン所見でFAI が認められても、
全てが関節唇損傷というわけではないということになります!
股関節唇損傷が起こる要因
股関節唇損傷が起こる要因は
大腿骨(太ももの骨)と臼蓋(骨盤の受け皿)が衝突(インピンジメント)する
ことで生じると説明してきましたが
要因として衝突以外にもう1つあります。
それはひねり動作です。
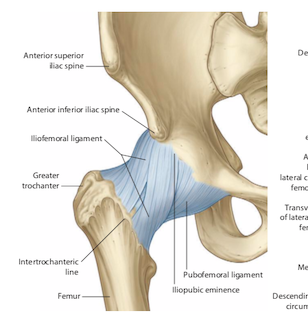
股関節は図のように靭帯でしっかりとくっついています。
ひねり動作を過度に繰り返すと
この靭帯付着する骨や関節唇を引っ張るストレスがかかり
損傷してしまうことがあります。
これは
・FABER test(Patrick test)*仙腸関節の痛みでも陽性になるので鑑別をする必要があり。
・log roll test(膝伸展位で股関節を外旋内旋する )
で関節唇を引っ張るストレスがかかるので
確認することができます!
まとめ
今回は
関節唇損傷とFAI(股関節インピンジメント)について解説しました。
画像≠症状
ということがとても重要になります!
これは腰や膝でも言えることですね!
腰もよくMRIを撮ると
ヘルニアの所見が見られることがありますが
意外とヘルニアの症状がない方も多くいらっしゃいます。
なので改めて適切な診断をする重要性がわかったかと思います。
診断はするのは僕たち理学療法士でもなく
医師になります!
ただ短い診療時間の中で、患者さんが日常の痛みの
全てをきちんと伝えるのはなかなか難しいです。
そこで僕たち理学療法士がリハビリしている中で
診断と合わない所見や患者さんから聞く症状に
異変を感じ医師と協議していく中で
適切な診断につながり、患者さんの回復にもつながります。
なので症状をみんなできちんと共有することが重要になります!
次回はFAIの痛みの出方について細かく解説したいと思います。
ではまた次回!



コメント